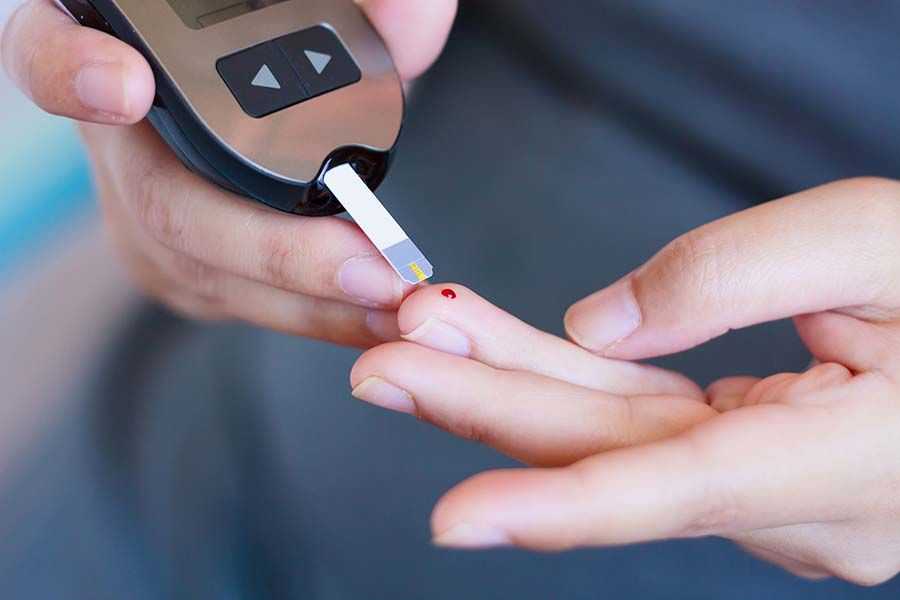
HeldYn bietet einen tiefgreifenden Einblick in das Management von Diabetes mellitus, einer weitverbreiteten und komplexen Stoffwechselerkrankung. Der Artikel beleuchtet Ursachen, Symptome, Diagnose und Behandlungsmöglichkeiten von Diabetes und bietet damit eine wichtige Informationsquelle für Betroffene und deren Angehörige. HeldYn ergänzt diese Informationen durch ein breites Spektrum an spezialisierten Dienstleistungen, um die Lebensqualität von Diabetespatient:innen zu verbessern. Diese Dienstleistungen umfassen regelmäßiges Blutzuckermessen, umfassende Diabetesberatung, Wundversorgung, Dauerkatheterwechsel, Harnkatheter-Versorgung, Hilfsmittelberatung sowie Maßnahmen zur Sturzprävention. Zudem bietet HeldYn Infusionstherapie daheim an, um die Behandlungseffizienz und den Komfort für Patient:innen zu steigern.
WAS IST DIABETES MELLITUS?
Diabetes Mellitus, im Volksmund auch als “Zuckerkrankheit” bekannt, ist eine chronische Stoffwechselkrankheit, die durch einen erhöhten Blutzuckerspiegel gekennzeichnet ist. Der Name “Diabetes” stammt aus dem Griechischen und bedeutet “hindurchfließen” oder “hindurchlaufen”, was sich auf den häufigen Harndrang bei dieser Erkrankung bezieht. “Mellitus” kommt aus dem Lateinischen und bedeutet “süß”, was sich auf den süßen Geschmack des Urins bei Diabetikern bezieht.
Nach Angaben der International Diabetes Federation (IDF) leiden weltweit etwa 463 Millionen Menschen an Diabetes. Bis 2045 wird diese Zahl voraussichtlich auf 700 Millionen steigen. Darüber hinaus ist Diabetes eine der führenden Todesursachen weltweit. Im Jahr 2019 starben weltweit 4,2 Millionen Menschen an einer Zuckerkrankheit oder damit verbundenen Komplikationen.
Diabetes tritt auf, wenn der Körper nicht in der Lage ist, den Blutzuckerspiegel richtig zu regulieren. Normalerweise produziert die Bauchspeicheldrüse das Hormon Insulin, das den Zellen im Körper hilft, Glukose aus dem Blut aufzunehmen und in Energie umzuwandeln. Bei Diabetes produziert die Bauchspeicheldrüse entweder kein Insulin oder nicht genug Insulin, oder die Zellen im Körper reagieren nicht richtig auf das Insulin, das produziert wird. Dadurch bleibt zu viel Glukose im Blut, was langfristig zu verschiedenen Gesundheitsproblemen führen kann.
Es gibt verschiedene Arten von Diabetes, aber die häufigsten sind Typ-1-Diabetes und Typ-2-Diabetes. Bei Typ-1-Diabetes produziert die Bauchspeicheldrüse überhaupt kein Insulin, da das Immunsystem die Insulin produzierenden Zellen in der Bauchspeicheldrüse zerstört. Typ-1-Diabetes tritt in der Regel in der Kindheit oder Jugend auf und macht etwa 10% aller Diabetesfälle aus.
Typ-2-Diabetes tritt auf, wenn die Zellen im Körper nicht mehr richtig auf Insulin reagieren oder die Bauchspeicheldrüse nicht genug Insulin produziert, um den Bedarf des Körpers zu decken. Typ-2-Diabetes ist die häufigste Form von Diabetes und betrifft etwa 90% aller Diabetesfälle. Es tritt in der Regel im Erwachsenenalter auf, kann aber auch bei Kindern und Jugendlichen auftreten.
Eine dritte Art von Diabetes, Gestationsdiabetes genannt, tritt während der Schwangerschaft auf und verschwindet in der Regel nach der Geburt. Schwangere Frauen, die an Gestationsdiabetes leiden, haben jedoch ein erhöhtes Risiko, später im Leben an Typ-2-Diabetes zu erkranken.
Diabetes erhöht das Risiko für verschiedene gesundheitliche Probleme, einschließlich Herz-Kreislauf-Erkrankungen, Nierenversagen, Blindheit und Nervenschäden. Diabetiker haben auch ein höheres Risiko für Amputationen aufgrund von Durchblutungsstörungen in den Füßen und Beinen.
Diabetes Mellitus ist eine weitverbreitete Krankheit, die schwerwiegende gesundheitliche Probleme verursachen kann. Es ist wichtig, Diabetes durch Prävention und eine wirksame Behandlung zu bekämpfen, um die Gesundheit und Lebensqualität der Betroffenen zu verbessern. Eine gesunde Ernährung, körperliche Aktivität, regelmäßige Blutzuckerkontrollen und die Einhaltung der medizinischen Behandlung sind entscheidende Faktoren für ein gutes Diabetes-Management und eine verbesserte Lebensqualität.
WELCHE ARTEN VON DIABETES MELLITUS GIBT ES?
Es gibt verschiedene Arten von Diabetes Mellitus, die jeweils unterschiedliche Ursachen, Symptome und Behandlungen haben.
ÜBERBLICK TYP-1-DIABETES
Typ-1-Diabetes ist eine Autoimmunerkrankung und tritt auf, wenn die körpereigene Immunabwehr die Insulin produzierenden Zellen (Beta-Zellen) in der Bauchspeicheldrüse angreift und zerstört. Dies führt dazu, dass der Körper kein Insulin mehr produzieren kann, was zu einem erhöhten Blutzuckerspiegel führt. Denn: Insulin ist entscheidend für den Zuckerstoffwechsel: Ohne dieses Hormon kann Zucker aus der Nahrung nicht verarbeitet und an die Zellen herangeführt werden. Typ-1-Diabetes tritt normalerweise in der Kindheit oder im frühen Erwachsenenalter auf und macht etwa 5-10% aller Diabetesfälle aus. In Österreich sind rund 30.000 Menschen von dieser Form der Diabetes betroffen. Die Behandlung von Typ-1-Diabetes erfordert Insulininjektionen oder eine Insulinpumpe, um den Blutzuckerspiegel zu kontrollieren.
ÜBERBLICK TYP-2-DIABETES
Typ-2-Diabetes ist die häufigste Form von Diabetes Mellitus und tritt auf, wenn der Körper nicht mehr ausreichend auf Insulin reagiert (Insulinresistenz) oder nicht genügend Insulin produziert. Im Gegensatz zu Typ-1-Diabetes liegen dieser Erkrankung keine genetischen Faktoren zugrunde. Typ-2-Diabetes wurde früher als “Altersdiabetes” bezeichnet, tritt aber mittlerweile auch öfter im mittleren bis späten Erwachsenenalter (10-16 Jahre) auf und wird oft mit Übergewicht und mangelnder körperlicher Aktivität in Verbindung gebracht. Die Behandlung von Typ-2-Diabetes umfasst in der Regel eine Kombination aus Ernährungsumstellung, körperlicher Aktivität und Medikamenten, um den Blutzuckerspiegel zu kontrollieren. In manchen Fällen muss bei Typ-2-Diabetes auch Insulin gespritzt werden.
ÜBERBLICK GESTATIONSDIABETES
Schwangerschaftsdiabetes tritt während der Schwangerschaft auf und wird durch eine erhöhte Insulinresistenz verursacht. Gestationsdiabetes tritt bei ca. 4-5% der Schwangeren auf. Schwangerschaftsdiabetes verschwindet normalerweise nach der Geburt, kann jedoch das Risiko für Typ-2-Diabetes in späteren Jahren erhöhen. Die Behandlung von Schwangerschaftsdiabetes umfasst in der Regel eine Kombination aus Ernährungsumstellung und körperlicher Aktivität. In einigen Fällen kann auch Insulin erforderlich sein.
ANDERE FORMEN VON DIABETES
Es gibt auch andere Formen von Diabetes Mellitus, die weniger häufig vorkommen, aber dennoch erwähnenswert sind. Diese Formen werden manchmal auch als Typ-3-Diabetes zusammengefasst. Einige Beispiele sind:
● LADA (latent autoimmune diabetes in adults) – ähnelt Typ-1-Diabetes, tritt jedoch im Erwachsenenalter auf.
● MODY (maturity-onset diabetes of the young) – eine seltene genetische Form von Diabetes, die normalerweise in der Adoleszenz oder im jungen Erwachsenenalter auftritt.
● CF-Diabetes (cystic fibrosis-related diabetes) – tritt bei Menschen mit Zystischer Fibrose auf und ist durch eine gestörte Insulinproduktion und Insulinresistenz gekennzeichnet.
TYP-1-DIABETES
Typ-1-Diabetes, auch als juveniler Diabetes oder insulinabhängiger Diabetes bekannt, ist eine Autoimmunerkrankung, die auftritt, wenn das Immunsystem fälschlicherweise die Insulin produzierenden Zellen der Bauchspeicheldrüse angreift und zerstört. Dies führt dazu, dass der Körper kein Insulin mehr produzieren kann, was wiederum zu einem erhöhten Blutzuckerspiegel führt. Typ-1-Diabetes macht etwa 5-10% aller Diabetesfälle aus und tritt normalerweise in der Kindheit oder im frühen Erwachsenenalter auf. In diesem Abschnitt wird genauer auf Typ-1-Diabetes eingehen, einschließlich Ursachen, Symptome, Diagnose und Behandlung.
URSACHEN VON TYP-1-DIABETES
Typ-1-Diabetes, auch insulinabhängiger Diabetes Mellitus genannt, ist eine Autoimmunerkrankung, was bedeutet, dass das Immunsystem des Körpers fälschlicherweise die Insulin produzierenden Zellen (Betazellen) in der Bauchspeicheldrüse als fremd erkennt und angreift. Die Gründe für diesen Angriff sind nicht vollständig verstanden, aber es wird angenommen, dass sowohl genetische als auch Umweltfaktoren eine Rolle spielen. Bei Menschen mit einer genetischen Veranlagung für Typ-1-Diabetes kann eine Exposition gegenüber bestimmten Viren oder anderen Umweltfaktoren die Entwicklung der Krankheit auslösen. Die Bauchspeicheldrüse produziert aus diesem Grund immer weniger Insulin. Ohne Insulin können die Zellen den Zucker aus der Nahrung nicht ausreichend aufnehmen, sodass übermäßig viel Zucker im Blut bleibt und Schaden verursacht. Die Erkrankung ist bisher nicht heilbar.
SYMPTOME VON TYP-1-DIABETES
Die Symptome von Typ-1-Diabetes werden durch den Insulinmangel und den erhöhten Blutzuckerspiegel (Hyperglykämie) verursacht und können innerhalb weniger Wochen schnell und stark auftreten:
● Häufiges Wasserlassen, auch nachts
● Starker Durst
● Unstillbarer Hunger
● Gewichtsverlust
● Müdigkeit und Schwäche
● Verschwommenes Sehen
● Trockene Haut
● Übelkeit und Erbrechen
● Schwierigkeiten bei der Heilung von Wunden
Da Typ-1-Diabetes schnell fortschreiten kann, ist es wichtig, auf diese Symptome zu achten und so schnell wie möglich ärztliche Hilfe zu suchen, um Komplikationen wie eine schwere Stoffwechselentgleisung zu vermeiden.
DIAGNOSE VON TYP-1-DIABETES
Typ-1-Diabetes wird in der Regel durch eine Kombination aus Symptomen, Bluttests und anderen diagnostischen Tests diagnostiziert. Wenn eine Ärztin oder ein Arzt vermutet, dass jemand an Typ-1-Diabetes leidet, wird sie oder er in der Regel eine Blutuntersuchung durchführen, um den Blutzuckerspiegel zu messen. Ein hoher Blutzuckerspiegel in Kombination mit anderen Symptomen kann auf Typ-1-Diabetes hinweisen. Die Ärztin oder der Arzt kann auch andere Tests wie einen Hämoglobin-A1c-Test durchführen, um festzustellen, wie gut der Blutzucker in den letzten 2-3 Monaten kontrolliert wurde. Eine Untersuchung auf Antikörper gegen die Insulin produzierenden Zellen der Bauchspeicheldrüse kann auch durchgeführt werden, um festzustellen, ob es sich um Typ-1-Diabetes handelt.
BEHANDLUNG VON TYP-1-DIABETES
Die Behandlung von Typ-1-Diabetes besteht aus einer Insulintherapie, regelmäßiger körperlicher Aktivität und einer angepassten Ernährung. Die Insulintherapie ist lebensnotwendig, sodass sie auch bei einem gesunden Lebensstil nicht ersetzt werden kann.
Die Insulintherapie besteht in der Regel aus täglichen Injektionen (Pen oder Spritze) oder der Verwendung einer Insulinpumpe, die Insulin kontinuierlich in den Körper abgibt. Es ist wichtig, den Blutzuckerspiegel regelmäßig zu überwachen, um sicherzustellen, dass die Insulindosis ausreichend ist und der Blutzuckerspiegel im Zielbereich bleibt. Eine Überdosierung von Insulin kann zu einer Hypoglykämie führen, während eine Unterdosierung zu einer Hyperglykämie und langfristigen Komplikationen führen kann.
Regelmäßige körperliche Aktivität kann auch helfen, den Blutzuckerspiegel zu kontrollieren, indem sie die Empfindlichkeit der Zellen gegenüber Insulin erhöht und den Körper bei der Verwendung von Glukose als Energiequelle unterstützt. Es ist wichtig, vor Beginn eines Trainingsprogramms mit einer Ärztin oder einem Arzt zu sprechen und den Blutzuckerspiegel während des Trainings regelmäßig zu überwachen, um das Risiko von Hypoglykämie zu minimieren.
Eine angepasste Ernährung ist ebenfalls wichtig bei der Behandlung von Typ-1-Diabetes. Eine ausgewogene Ernährung, die reich an Ballaststoffen, Vollkornprodukten, Obst, Gemüse und magerem Protein ist, kann dazu beitragen, den Blutzuckerspiegel zu kontrollieren und das Risiko von Komplikationen zu reduzieren. Es ist wichtig, regelmäßige Mahlzeiten zu sich zu nehmen und den Kohlenhydratgehalt der Mahlzeiten zu berücksichtigen, um die Insulintherapie entsprechend anzupassen.
KOMPLIKATIONEN VON TYP-1-DIABETES
Typ-1-Diabetes kann zu langfristigen Komplikationen führen, wenn der Blutzuckerspiegel nicht ausreichend oder im Rahmen der Behandlung falsch kontrolliert wird. Zu diesen Komplikationen gehören:
● Herz-Kreislauf-Erkrankungen
● Nierenerkrankungen
● Augenkrankheiten wie Retinopathie und Katarakte
● Nervenschäden, die Taubheit und Kribbeln in den Händen und Füßen verursachen können
● Fußprobleme wie Wunden und Infektionen, die zu Amputationen führen können
Da Typ-2-Diabetes schleichend fortschreiten kann, ist es wichtig, auf diese Symptome zu achten und so schnell wie möglich ärztliche Hilfe zu suchen, um Komplikationen wie eine schwere Stoffwechselentgleisung, Bewusstlosigkeit oder Koma zu vermeiden.
TYP-2-DIABETES
Typ-2-Diabetes ist eine chronische Erkrankung, die durch eine Insulinresistenz und eine Störung der Insulinproduktion in der Bauchspeicheldrüse gekennzeichnet ist. Im Gegensatz zum Typ-1-Diabetes, bei dem der Körper kein Insulin produziert, produziert der Körper bei Typ-2-Diabetes weiterhin Insulin, kann es aber nicht richtig nutzen. Dies führt zu einem Anstieg des Blutzuckerspiegels, der langfristig zu schwerwiegenden Komplikationen führen kann, wenn er nicht angemessen kontrolliert wird.
URSACHEN VON TYP-2-DIABETES
Die Ursachen von Typ-2-Diabetes sind komplex und multifaktoriell. Die meisten Menschen mit Typ-2-Diabetes haben eine genetische Veranlagung, die mit bestimmten Umweltfaktoren interagiert, wie zum Beispiel einer ungesunden Ernährung, körperlicher Inaktivität, Übergewicht und Fettleibigkeit.
Adipositas und Übergewicht sind wichtige Risikofaktoren für Typ-2-Diabetes. Übergewicht führt zu einer Unempfindlichkeit der Zellen gegenüber Insulin, einer sogenannten Insulinresistenz. Die Zellen reagieren also nicht genug auf das Insulin und nehmen als Folge weniger Zucker aus dem Blut auf. Ein erhöhter Blutzuckerwert (Hyperglykämie) entsteht. Fettleibigkeit kann auch dazu führen, dass die Bauchspeicheldrüse übermäßig viel Insulin produziert, um den erhöhten Bedarf zu decken, was letztendlich zur Erschöpfung der Bauchspeicheldrüse und einem Rückgang der Insulinproduktion führt.
Eine ungesunde Ernährung, die reich an Zucker, raffinierten Kohlenhydraten und gesättigten Fetten ist, kann ebenfalls das Risiko für Typ-2-Diabetes erhöhen. Die Verwendung von Transfetten, die in vielen verarbeiteten Lebensmitteln vorkommen, wurde auch mit einem höheren Risiko für Typ-2-Diabetes in Verbindung gebracht.
Körperliche Inaktivität und ein Mangel an körperlicher Bewegung sind ebenfalls wichtige Risikofaktoren für Typ-2-Diabetes.
SYMPTOME VON TYP-2-DIABETES
Die Symptome von Typ-2-Diabetes können mild oder sogar abwesend sein, insbesondere in den frühen Stadien der Erkrankung. Einige der häufigsten Symptome von Typ-2-Diabetes sind:
● Häufiges Wasserlassen, auch nachts
● Erhöhter Durst
● Erhöhter Hunger
● Müdigkeit
● Verschwommenes Sehen
● Trockene Haut und häufige Hautinfektionen
● Trockener Mund
● Langsame Wundheilung
● Kribbeln oder Taubheitsgefühl in Händen oder Füßen
DIAGNOSE VON TYP-2-DIABETES
Die Diagnose von Typ-2-Diabetes erfolgt in der Regel durch einen Bluttest, bei dem der Blutzuckerspiegel gemessen wird. Der Nüchternblutzuckerwert, der am besten am Morgen nach einer Übernachtungsfastenzeit gemessen wird, sollte unter 100 mg/dl liegen. Ein Wert zwischen 100 und 125 mg/dl deutet auf eine Prädiabetes hin, während ein Wert von 126 mg/dl oder höher auf Typ-2-Diabetes hinweist.
Ein weiterer Bluttest, der sogenannte HbA1c-Test, misst den durchschnittlichen Blutzuckerspiegel in den letzten zwei bis drei Monaten. Ein HbA1c-Wert von 5,7 % bis 6,4 % deutet auf Prädiabetes hin, während ein Wert von 6,5 % oder höher auf Typ-2-Diabetes hinweist.
BEHANDLUNG VON TYP-2-DIABETES
Die Behandlung von Typ-2-Diabetes zielt darauf ab, den Blutzuckerspiegel zu kontrollieren und Komplikationen sowie schwere Folgeerkrankungen zu vermeiden. Die Behandlung kann verschiedene Maßnahmen umfassen, wie z.B. eine Änderung der Ernährung und Lebensweise, die Einnahme von Medikamenten oder Insulin und eine regelmäßige Überwachung des Blutzuckerspiegels.
Eine gesunde Ernährung ist ein wichtiger Bestandteil der Behandlung von Typ-2-Diabetes. Eine ausgewogene Ernährung, die reich an Ballaststoffen, Obst, Gemüse und Vollkornprodukten ist, kann dazu beitragen, den Blutzuckerspiegel zu kontrollieren. Es ist auch wichtig, den Verzehr von zuckerhaltigen und verarbeiteten Lebensmitteln sowie gesättigten Fetten und Transfetten zu begrenzen.
Regelmäßige körperliche Aktivität kann ebenfalls dazu beitragen, den Blutzuckerspiegel zu kontrollieren und die Insulinresistenz zu verringern. Ein körperlich aktiver Lebensstil, der mindestens 150 Minuten moderates Aerobic-Training pro Woche umfasst, wird empfohlen.
In einigen Fällen können Medikamente oder Insulin erforderlich sein, um den Blutzuckerspiegel zu kontrollieren. Es gibt verschiedene Arten von Medikamenten, die zur Behandlung von Typ-2-Diabetes eingesetzt werden, darunter Metformin, Sulfonylharnstoffe, DPP-4-Hemmer, GLP-1-Agonisten und SGLT2-Hemmer. Die Wahl des Medikaments hängt von verschiedenen Faktoren ab, wie z.B. dem Schweregrad der Erkrankung, anderen Gesundheitszuständen und der Verträglichkeit.
Die regelmäßige Überwachung des Blutzuckerspiegels ist ebenfalls wichtig, um den Erfolg der Behandlung zu messen und gegebenenfalls Anpassungen vorzunehmen.
THERAPIEZIELE VON TYP-2-DIABETES
Die individuellen Therapieziele bei Typ-2-Diabetes können je nach Person variieren, da sie von verschiedenen Faktoren abhängen, wie zum Beispiel vom Alter, dem Schweregrad der Erkrankung, dem Lebensstil und etwaigen Begleiterkrankungen. Im Allgemeinen lassen sich jedoch folgende Ziele nennen:
BLUTZUCKER SENKEN
Das Hauptziel der Diabetesbehandlung ist es, den Blutzuckerspiegel zu normalisieren oder zumindest zu senken. Dies kann durch eine Kombination aus Ernährungsumstellung, körperlicher Aktivität, Medikamenten und eventuell auch Insulin erreicht werden.
KÖRPERGEWICHT REDUZIEREN
Übergewicht ist ein wichtiger Risikofaktor für die Entstehung von Typ-2-Diabetes. Daher ist es wichtig, das Körpergewicht auf ein gesundes Maß zu reduzieren und zu halten. Eine Ernährungsumstellung und regelmäßige körperliche Aktivität können hierbei helfen.
BLUTDRUCK SENKEN
Viele Menschen mit Typ-2-Diabetes haben auch einen erhöhten Blutdruck, was das Risiko für Komplikationen erhöht. Daher ist es wichtig, den Blutdruck auf ein gesundes Niveau zu senken, beispielsweise durch Medikamente, Ernährungsumstellung und Bewegung.
CHOLESTERINWERTE VERBESSERN
Menschen mit Typ-2-Diabetes haben oft auch erhöhte Cholesterinwerte, was das Risiko für Herz-Kreislauf-Erkrankungen erhöht. Ein Therapieziel kann darin bestehen, die Cholesterinwerte auf ein gesundes Niveau zu senken, beispielsweise durch eine cholesterinarme Ernährung und Medikamente.
KOMPLIKATIONEN VERMEIDEN
Langfristig kann eine dauerhaft hohe Blutzuckerkonzentration zu verschiedenen Komplikationen wie Nervenschädigungen, Augenschäden oder Nierenproblemen führen. Daher ist es wichtig, diese Komplikationen zu vermeiden oder zumindest zu verzögern, indem der Blutzuckerspiegel gut kontrolliert wird.
KOMPLIKATIONEN VON TYP-2-DIABETES
Wenn Typ-2-Diabetes nicht angemessen kontrolliert wird, kann es langfristig zu schwerwiegenden Komplikationen führen, die das Leben der Betroffenen beeinträchtigen können. Einige der häufigsten Komplikationen von Typ-2-Diabetes sind:
● Herz-Kreislauf-Erkrankungen: Typ-2-Diabetes erhöht das Risiko von Herzinfarkt, Schlaganfall und anderen Herz-Kreislauf-Erkrankungen.
● Neuropathie: Langfristig hohe Blutzuckerspiegel können Schäden an den Nerven verursachen, was zu Taubheitsgefühl, Kribbeln oder Schmerzen in den Füßen, Beinen, Händen und Armen führen kann.
● Nephropathie: Hohe Blutzuckerspiegel können auch die Nieren schädigen und zu Nierenerkrankungen führen.
● Retinopathie: Diabetes kann Schäden an den Blutgefäßen im Auge verursachen und zur Schädigung der Netzhaut führen, was zu Sehstörungen oder sogar Blindheit führen kann.
● Fußprobleme: Diabetes kann zu Durchblutungsstörungen und Nervenschäden führen, was zu Fußgeschwüren und Infektionen führen kann.
● Hautprobleme: Menschen mit Diabetes sind anfälliger für Hautprobleme, einschließlich Infektionen und juckender Haut.
PRÄVENTION VON TYP-2-DIABETES
Die Prävention von Typ-2-Diabetes kann durch eine gesunde Lebensweise erreicht werden, die eine ausgewogene Ernährung, körperliche Aktivität und ein gesundes Körpergewicht umfasst. Rauchen sollte vermieden werden, da es das Risiko von Diabetes erhöht.
Studien haben gezeigt, dass die Einführung von Änderungen im Lebensstil das Risiko von Typ-2-Diabetes bei Menschen mit Prädiabetes senken kann. Prädiabetes ist eine Vorstufe von Typ-2-Diabetes bei der bereits eine Insulinresistenz vorliegt, die Blutzuckerwerte aber noch nicht jenes Niveau wie bei Typ-2-Patient:innen erreicht haben (gestörte Glukosetolerenz). Eine Studie, die im New England Journal of Medicine veröffentlicht wurde, ergab, dass eine Kombination aus einer gesunden Ernährung und körperlicher Aktivität das Risiko von Typ-2-Diabetes um 58 % senken kann.
WELCHE SYMPTOME GIBT ES BEI DIABETES MELLITUS?
Die Symptome von Diabetes können variieren, abhängig von der Schwere der Erkrankung. Einige Menschen haben möglicherweise keine Symptome oder nur milde Symptome, während andere schwerwiegende oder akute Symptome erfahren können. Abhängig vom aktuellen Blutzuckerspiegel kann der Stoffwechsel unterschiedlich beansprucht werden.
Die häufigsten Symptome von Diabetes sind:
ERHÖHTER DURST
Menschen mit Diabetes haben einen hohen Blutzuckerspiegel, der dazu führt, dass der Körper mehr Flüssigkeit ausscheidet, um überschüssigen Zucker über den Urin abzubauen. Dieser Flüssigkeitsverlust kann dazu führen, dass man häufiger Durst (Polydipsie) verspürt und mehr Flüssigkeit zu sich nimmt. Dieser Ausgleich des Flüssigkeitsverlustes gelingt kaum und verursacht ein quälendes Durstgefühl.
Das Symptom des erhöhten Durstgefühls ist insbesondere bei Typ-1-Diabetes und Typ-2-Diabetes zu beobachten. Es kann auch eines der ersten Anzeichen sein, die auf eine Diabetes-Erkrankung hinweisen.
HÄUFIGES WASSERLASSEN
Aufgrund der dauerhaft erhöhten Blutzuckerwerte versucht der Körper, über die Nieren bzw. über den Urin Zucker (Glukose) auszuscheiden (Glukosurie). Das kann zu einem unangenehmen, verstärkten Harndrang (Polyurie) führen.
LEISTUNGSSCHWÄCHE
Diabetes kann dazu führen, dass der Körper bzw. die Zellen nicht in der Lage ist, den Zucker im Blut effektiv zu verarbeiten, was zu einem Mangel an Energie führen kann. Diese Energie-Mangelzustände in den Zellen können sich in einer Vielzahl von Symptomen äußern, darunter Müdigkeit, Schwäche oder Konzentrationsstörungen.
Menschen mit Diabetes können sich oft müde oder erschöpft fühlen, auch wenn sie genug Schlaf bekommen haben. Dies kann sich auf die täglichen Aktivitäten auswirken und dazu führen, dass man sich schwach oder träge fühlt. Es gibt auch andere Faktoren, die Müdigkeit bei Diabetes beeinflussen können, wie z.B. Schlafapnoe, Depressionen und Nebenwirkungen von Medikamenten.
UNERKLÄRLICHER GEWICHTSVERLUST
Unerklärlicher Gewichtsverlust kann ein Symptom für Diabetes sein, insbesondere für Typ-1-Diabetes. Dieses Symptom kann auftreten, wenn der Körper nicht in der Lage ist, den Zucker im Blut effektiv zu verarbeiten, was zu einem Mangel an Energie führt. Der Körper beginnt dann, Fett als Energiequelle zu nutzen, was zu einem unerklärlichen Gewichtsverlust führen kann. Dieses Symptom kann bei Menschen mit Diabetes auftreten, auch wenn sie normal oder sogar mehr essen als üblich.
SEHSTÖRUNGEN
Die Auswirkungen von Diabetes auf die Augen können langsam und schleichend sein und sollten daher von Betroffenen aufmerksam beobachtet werden. Es kommt zu Schwankungen des Blutzuckerspiegels, die eine aufgequollene Linse im Auge verursachen kann. Die dadurch wiederum eingeschränkte Sehschärfe kann verschiedene Augenprobleme verursachen, darunter:
● Katarakt: Dies ist eine Trübung der Augenlinse, die zu einer Verschlechterung der Sehkraft führen kann.
● Glaukom: Dies ist ein Augenkrankheit, die durch einen erhöhten Augeninnendruck verursacht wird und zu einem Schaden des Sehnervs führen kann.
● Retinopathie: Dies ist eine Augenkrankheit, die durch Schädigung der Blutgefäße im Auge verursacht wird. Unbehandelt kann sie zur Erblindung führen.
Menschen mit Diabetes sollten auf Anzeichen von Sehstörungen achten, wie z.B. verschwommenes Sehen, Probleme beim Lesen oder plötzliche Änderungen der Sehkraft.
Es wird empfohlen, regelmäßige Augenuntersuchungen durchzuführen, um Probleme frühzeitig zu erkennen und zu behandeln. Die American Diabetes Association empfiehlt sogar, dass Menschen mit Diabetes mindestens einmal im Jahr eine umfassende Augenuntersuchung durch eine Augenärztin bzw. einen Augenarzt (Ophthalmologe) oder einer Optometristin bzw. einen Optometristen durchführen lassen sollten. Die Augenuntersuchung kann Retinopathie und andere Augenprobleme frühzeitig erkennen, bevor sie schwerwiegend werden.
KRIBBELN ODER TAUBHEITSGEFÜHL IN DEN HÄNDEN UND FÜSSE
Diabetes kann die Blutgefäße und Nerven schädigen, was zu einem gestörten Blutfluss und Nervenschäden führen kann. Diese Schäden können schließlich zu Kribbeln, Taubheitsgefühl, Brennen oder Schmerzen in den Händen und Füßen führen.
TROCKENE HAUT UND JUCKREIZ (PRURITUS)
Diabetes kann die Haut austrocknen, indem die Krankheit sowohl die Feuchtigkeit in der Haut reduziert, als auch die Schweißproduktion einbremst. Grund für diesen Flüssigkeitsentzug ist vor allem die gesteigerte Harnausscheidung bei Diabetes. Dies kann zu trockener, juckender und empfindlicher Haut führen. Des weiteren können die Nebennieren bei Diabetes verstärkt Stresshormone wie Adrenalin und Kortisol ins Blut ausschütten und einen Juckreiz erzeugen.
Trockene Haut kann auch das Risiko von Infektionen erhöhen, da trockene Haut anfälliger für Risse und Schäden ist. Es ist wichtig, dass Menschen mit Diabetes auf Anzeichen von Infektionen achten, einschließlich Rötung, Schwellung und Schmerzen. Die regelmäßige Anwendung von Feuchtigkeitscremes kann dabei helfen, die Haut geschmeidig zu halten. Vermieden sollten außerdem heiße Bäder oder Duschen, da dies die Haut austrocknen kann.
GESCHWÄCHTES IMMUNSYSTEM
Diabetes kann das Immunsystem beeinträchtigen, was wiederum das Risiko von Infektionen erhöhen kann. Menschen mit Diabetes haben ein höheres Risiko für Hautinfektionen, Harnwegsinfektionen und Pilzinfektionen, insbesondere Candida-Infektionen.
Hautinfektionen können auftreten, wenn die Haut aufgrund von Diabetes trocken und rissig ist. Wenn die Haut beschädigt ist, können Bakterien in die Wunde gelangen und eine Infektion verursachen. Menschen mit Diabetes sollten auf Anzeichen von Hautinfektionen achten, einschließlich Rötung, Schwellung und Schmerzen.
Harnwegsinfektionen können auftreten, wenn der hohe Blutzuckerspiegel Bakterienwachstum im Urin begünstigt. Symptome einer Harnwegsinfektion können Schmerzen oder Brennen beim Wasserlassen, häufiges Wasserlassen und Druck im unteren Bauchbereich sein.
Pilzinfektionen, insbesondere Candida-Infektionen, können auftreten, wenn der hohe Blutzuckerspiegel das Wachstum von Pilzen im Körper fördert. Symptome einer Candida-Infektion können Juckreiz, Brennen und Schmerzen in den betroffenen Bereichen sein.
Diabetiker:innen leiden aufgrund ihres geschwächten Immunsystems zudem im Schnitt länger an Infektionen als gesunde Personen. Sinnvoll ist in Anbetracht dieser Thematik die rechtzeitige Durchführung einer Grippeimpfung sowie einer Pneumokokken-Impfung.
WIE WIRD DIABETES MELLITUS DIAGNOSTIZIERT?
Wenn jemand vermutet, dass er/sie an Diabetes Mellitus erkrankt ist, ist der erste Schritt, einen Termin bei einer Hausärztin oder einem Hausarzt oder einer Fachärztin oder einem Facharzt für Endokrinologie oder Diabetologie zu vereinbaren. Diese Ärzt:innen sind auf die Behandlung von Diabetes spezialisiert und können eine genaue Diagnose stellen.
Im Allgemeinen können folgende Symptome Anzeichen für Diabetes Mellitus sein:
● Häufiger Harndrang
● Übermäßiger Durst
● Erhöhter Appetit
● Unerklärlicher Gewichtsverlust
● Müdigkeit
● Verschwommenes Sehen
● Langsame Wundheilung
● Kribbeln oder Taubheitsgefühle in Händen oder Füßen
Die Ärztin oder der Arzt wird wahrscheinlich Bluttests anordnen, um den Blutzuckerspiegel zu messen und zu bestimmen, ob die betreffende Person an Diabetes leidet. Es gibt verschiedene Tests, die durchgeführt werden können, einschließlich Nüchtern-Blutzuckertest, Glukosetoleranztest und Hämoglobin-A1c-Test.
Basierend auf den Ergebnissen dieser Tests kann eine Diagnose gestellt und eine geeignete Behandlung empfohlen werden. In der Regel umfasst die Behandlung von Diabetes eine Kombination aus Medikamenten, Ernährungsumstellungen und regelmäßiger körperlicher Aktivität.
NÜCHTERN-BLUTZUCKERTEST
Der Nüchtern-Blutzuckertest ist ein häufig verwendeter Test zur Diagnose von Diabetes Mellitus. Er misst den Blutzuckerspiegel nach einer acht- bis zwölfstündigen Fastenzeit und kann dabei helfen, eine Vorstellung von der Fähigkeit des Körpers zu erhalten, den Blutzuckerspiegel zu regulieren.
Ein Nüchtern-Blutzuckertest wird normalerweise am Morgen durchgeführt, nachdem die Patientin oder der Patient eine späte Mahlzeit vermieden hat. Der Test wird durchgeführt, um festzustellen, ob der Körper in der Lage ist, den Blutzuckerspiegel innerhalb normaler Grenzen zu halten.
Ein Blutzuckerspiegel von 126 mg/dL (7,0 mmol/L) oder höher weist auf Diabetes hin. Wenn das Ergebnis des Nüchtern-Blutzuckertests auf einen hohen Blutzuckerspiegel hindeutet, werden weitere Tests angeordnet, um eine genaue Diagnose zu stellen.
HÄMOGLOBIN A1C-TEST
Der Hämoglobin A1C-Test, auch als HbA1c-Test oder Langzeit-Blutzuckertest bezeichnet, ist ein wichtiges Instrument zur Diagnose und Überwachung von Diabetes Mellitus. Der Test misst den durchschnittlichen Blutzuckerspiegel der letzten 2-3 Monate und kann helfen, die langfristige Blutzuckerkontrolle zu bewerten.
Der HbA1c-Test misst den Prozentsatz von Hämoglobin A1C im Blut. Hämoglobin A1C ist ein Protein, das sich an rote Blutkörperchen bindet und während des gesamten Lebenszyklus eines roten Blutkörperchens erhalten bleibt. Da die durchschnittliche Lebensdauer von roten Blutkörperchen etwa 120 Tage beträgt, kann der HbA1c-Test den durchschnittlichen Blutzuckerspiegel der letzten 2-3 Monate bestimmen.
Ein HbA1c-Wert von 6,5% oder höher weist auf Diabetes Mellitus hin. Wenn der Test auf einen hohen HbA1c-Wert hinweist, werden weitere Tests angeordnet, um eine genaue Diagnose zu stellen.
Es gibt einige Vorteile des HbA1c-Tests im Vergleich zu anderen Tests zur Diagnose von Diabetes. Im Gegensatz zum Nüchtern-Blutzuckertest oder Glukosetoleranztest (GTT) muss die Patientin oder der Patient für den HbA1c-Test nicht fasten oder eine Glukosebelastung durchführen. Der Test ist einfach und schnell durchzuführen und erfordert nur eine Blutprobe.
GLUKOSETOLERANZTEST
Der Glukosetoleranztest (GTT) ist ein diagnostisches Verfahren, das verwendet wird, um Diabetes Mellitus und prädiabetische Zustände zu identifizieren. Der Test misst den Blutzucker (Glukose) und seine Veränderungen nach der Einnahme einer bestimmten Menge an Glukose.
Während des Tests wird der Patientin oder dem Patienten zunächst eine Blutprobe entnommen, um den aktuellen Nüchternblutzuckerwert zu messen. Anschließend muss die Patientin oder der Patient eine vorher bestimmte Menge an Glukose in Wasser aufgelöst trinken, normalerweise 75 g. Nach zwei Stunden wird erneut eine Blutprobe entnommen, um den Blutzuckerwert zu messen.
Der Test dient dazu, den Körper bei der Verarbeitung von Glukose zu beobachten und mögliche Probleme zu identifizieren. Wenn der Blutzuckerwert nach dem Trinken der Glukoselösung stark ansteigt und nicht innerhalb von zwei Stunden wieder normalisiert, deutet dies auf eine gestörte Glukosetoleranz hin. Eine gestörte Glukosetoleranz ist ein prädiabetischer Zustand, der ein erhöhtes Risiko für die Entwicklung von Diabetes Mellitus darstellt.
Der Glukosetoleranztest wird auch als oraler Glukosetoleranztest (oGTT) bezeichnet und ist Teil der aktuellen Diagnosekriterien für Diabetes Mellitus, wie sie von der American Diabetes Association und der World Health Organization empfohlen werden.
ZUFÄLLIGER BLUTZUCKERTEST
Ein zufälliger Blutzuckertest ist eine Möglichkeit, den Blutzuckerspiegel von Personen mit Diabetes Mellitus schnell und einfach zu überprüfen.
Ein zufälliger Blutzuckertest wird in der Regel mit einem Glukometer durchgeführt. Ein kleiner Tropfen Blut wird aus der Fingerspitze entnommen und auf einen Teststreifen aufgetragen. Das Glukometer misst dann den Blutzuckerspiegel und zeigt das Ergebnis auf einem Bildschirm an. Ein normaler Blutzuckerspiegel bei einer Person ohne Diabetes liegt in der Regel zwischen 70 und 140 mg/dL. Bei Menschen mit Diabetes wird ein Zielbereich von 80-180 mg/dL empfohlen.
Es ist wichtig zu beachten, dass ein zufälliger Blutzuckertest nur eine Momentaufnahme des Blutzuckerspiegels darstellt und nicht die Gesamtkontrolle des Blutzuckerspiegels über einen längeren Zeitraum widerspiegelt. Langzeitblutzuckertests wie der HbA1c-Test sind ein besserer Indikator für die Gesamtkontrolle des Blutzuckerspiegels über einen längeren Zeitraum.
FRUCTOSAMIN-TEST
Der Fructosamin-Test misst den durchschnittlichen Blutzuckerspiegel über einen Zeitraum von 2-3 Wochen. Der Test gibt an, wie viel Glukose an das Protein Albumin gebunden ist. Ein Wert von 6,5% oder höher weist auf Diabetes hin.
Im Gegensatz zum HbA1c-Test, der den durchschnittlichen Blutzuckerspiegel über einen Zeitraum von drei Monaten misst, gibt der Fructosamin-Test ein Bild des durchschnittlichen Blutzuckerspiegels über einen Zeitraum von zwei bis drei Wochen.
Der Fructosamin-Test misst den Anteil von Fructosamin im Blut, eine Verbindung aus Glukose und Aminosäuren. Dieser Anteil spiegelt den durchschnittlichen Blutzuckerspiegel während des Messzeitraums wider. Der Fructosamin-Test ist insbesondere bei Personen mit Anämie oder hämoglobinopathischen Erkrankungen nützlich, die den HbA1c-Test ungenau machen können.
Der Fructosamin-Test wird in der Regel als Ergänzung zum HbA1c-Test verwendet, um den Blutzuckerspiegel in einem kürzeren Zeitraum zu überwachen. Der Fructosamin-Test kann auch nützlich sein, um Veränderungen in der Diabetesbehandlung zu überwachen oder um den Effekt von Ernährungsumstellungen und körperlicher Aktivität auf den Blutzuckerspiegel zu bestimmen.
Ein normaler Fructosamin-Spiegel bei einer Person ohne Diabetes liegt in der Regel zwischen 200 und 285 μmol/L. Bei Personen mit Diabetes liegt das Ziel zwischen 210 und 330 μmol/L.
Es ist wichtig zu beachten, dass der Fructosamin-Test nicht in allen Situationen geeignet ist. Einige Faktoren wie eine Leber- oder Nierenerkrankung, eine Schilddrüsenüberfunktion oder die Einnahme von Ascorbinsäure (Vitamin C) können den Test beeinflussen und zu falschen Ergebnissen führen. Daher sollte der Fructosamin-Test immer in Verbindung mit anderen Blutzuckertests und einem umfassenden Diabetesmanagementprogramm verwendet werden.
ZU WELCHER ÄRZTIN ODER ZU WELCHEM ARZT SOLLTE MAN GEHEN, WENN MAN VERMUTET, AN DIABETES MELLITUS ERKRANKT ZU SEIN?
Wenn jemand vermutet, an Diabetes Mellitus erkrankt zu sein, ist es wichtig, eine qualifizierte Ärztin oder einen qualifizierten Arzt aufzusuchen, um eine Diagnose und Behandlung zu erhalten. Es gibt mehrere Arten von Ärzt:innen, die bei der Diagnose und Behandlung von Diabetes helfen können.
Zunächst ist es empfehlenswert, eine Hausärztin oder einen Hausarzt aufzusuchen. Hausärzt:innen sind in der Regel die ersten Anlaufstellen für medizinische Probleme und können eine gründliche Untersuchung durchführen, um festzustellen, ob eine Diabetes-Erkrankung vorliegt. Sie können auch den Patient:innen bei Bedarf an eine Spezialistin oder einen Spezialisten überweisen.
Endokrinolog:innen sind Ärzt:innen, die sich auf Hormonstörungen spezialisiert haben, einschließlich Diabetes Mellitus. Wenn jemand bereits diagnostiziertem Diabetes hat oder der Verdacht auf Diabetes besteht, kann es sinnvoll sein, eine Endokrinologin oder einen Endokrinologen aufzusuchen. Diese Ärzt:innen können spezielle Tests durchführen, um den Blutzucker und den Insulinspiegel zu messen und die richtige Behandlung zu empfehlen.
Diabetesberater:innen sind Gesundheitsfachkräfte, die speziell ausgebildet sind, um Menschen mit Diabetes zu helfen, ihren Zustand zu managen. Sie können Schulungen zur Blutzuckermessung, Insulinverabreichung und anderen Diabetes-bezogenen Themen anbieten und den Patient:innen helfen, ihre Medikamente richtig einzunehmen. Es kann sinnvoll sein, eine Diabetesberaterin oder einen Diabetesberater zu konsultieren, um zusätzliche Unterstützung bei der Verwaltung der Erkrankung zu erhalten.
Eine weitere Option ist es, eine Fachärztin oder einen Facharzt für Innere Medizin aufzusuchen. Internist:innen sind Fachärzt:innen, die sich auf die Diagnose und Behandlung von Krankheiten des Körpersystems spezialisiert haben. Sie können bei der Diagnose und Behandlung von Diabetes helfen, insbesondere wenn es auch andere gesundheitliche Probleme gibt.
Es ist wichtig zu beachten, dass es keine spezielle Spezialisierung gibt, die ausschließlich auf die Behandlung von Diabetes Mellitus spezialisiert ist. Stattdessen gibt es verschiedene Fachrichtungen, die alle in der Lage sind, Diabetes zu diagnostizieren und zu behandeln. Es ist am besten, eine Ärztin oder einen Arzt aufzusuchen, die oder der auf die individuellen Bedürfnisse und Symptome der Patient:innen eingehen kann.
WIE WIRD DIABETES MELLITUS BEHANDELT?
Die Behandlung von Diabetes Mellitus erfordert eine Kombination aus medizinischen Interventionen, Lebensstiländerungen und Selbstmanagement-Techniken. Eine gesunde Ernährung, regelmäßige körperliche Aktivität, Überwachung des Blutzuckerspiegels (anhand eines Diabetes-Tagebuchs) und die richtige Einnahme von Diabetes-Medikamenten (Antidiabetika) können dazu beitragen, den Blutzuckerspiegel zu kontrollieren und das Risiko von Schädigungen an Blutgefäßen, Nerven und Organen zu reduzieren. Patient:innen mit Diabetes Mellitus sollten eng mit ihren Ärzt:innen zusammenarbeiten, um die Behandlung zu optimieren und ein gesundes Leben zu führen.
MEDIKAMENTE
Die Behandlung von Diabetes Mellitus beginnt in der Regel mit Medikamenten. Es gibt mehrere Arten von Medikamenten, die zur Behandlung von Diabetes eingesetzt werden, darunter:
a) Metformin: Metformin ist das am häufigsten verschriebene Medikament zur Behandlung von Typ-2-Diabetes. Es senkt den Blutzuckerspiegel, indem es die Glukoseproduktion der Leber hemmt und die Insulinsensitivität der Körperzellen verbessert.
b) Sulfonylharnstoffe: Sulfonylharnstoffe sind eine Klasse von Medikamenten, die zur Stimulierung der Insulinproduktion der Bauchspeicheldrüse eingesetzt werden. Sie können jedoch auch das Risiko einer Hypoglykämie (niedriger Blutzucker) erhöhen.
c) GLP-1-Agonisten: GLP-1-Agonisten sind injizierbare Medikamente, die den Blutzuckerspiegel senken, indem sie die Insulinfreisetzung der Bauchspeicheldrüse erhöhen und die Glukagonproduktion hemmen. Sie haben auch Vorteile für Gewichtsabnahme und Herzgesundheit.
d) DPP-4-Inhibitoren: DPP-4-Inhibitoren sind orale Medikamente, die den Abbau von GLP-1 verhindern, wodurch der Blutzuckerspiegel gesenkt wird. Sie sind in der Regel gut verträglich und haben ein geringeres Risiko für Hypoglykämie im Vergleich zu Sulfonylharnstoffen.
e) Insulin: Insulin wird verwendet, um den Blutzuckerspiegel bei Patient:innen mit Diabetes Mellitus zu senken, deren Blutzucker nicht ausreichend kontrolliert werden kann, um eine Insulintherapie zu rechtfertigen. Es gibt mehrere Arten von Insulin, die sich in ihrer Wirkungsdauer und Wirkungsweise unterscheiden.
ERNÄHRUNGSUMSTELLUNGEN
Ernährungsumstellungen spielen eine wichtige Rolle bei der Behandlung von Diabetes Mellitus. Eine gesunde Ernährung kann dazu beitragen, den Blutzuckerspiegel zu kontrollieren, das Risiko von Komplikationen wie Über- oder Unterzuckerungen zu reduzieren und das Gewicht zu kontrollieren. Empfohlen wird in diesem Kontext eine Ernährungsberatung. Einige wichtige Ernährungstipps für Menschen mit Diabetes Mellitus sind:
a) Kohlenhydratkontrolle: Kohlenhydrate haben den größten Einfluss auf den Blutzuckerspiegel. Es ist somit entscheidend, die Kohlenhydratmenge in der Ernährung zu kontrollieren, um den Blutzuckerspiegel zu regulieren. Dafür sind sogenannte Broteinheiten (BE) behilflich. Sie werden zur Beurteilung des Kohlenhydratgehalts eines Lebensmittels eingesetzt. Eine BE enthält zwölf Gramm Kohlenhydrate.
b) Ballaststoffe: Ballaststoffe tragen zur Regulierung des Blutzuckerspiegels bei und helfen, den Cholesterinspiegel zu senken. Empfehlenswert sind ballaststoffreiche Lebensmittel wie Gemüse, Obst, Vollkornprodukte und Hülsenfrüchte.
c) Proteine: Proteine helfen, den Blutzuckerspiegel stabil zu halten und tragen zur Sättigung bei. Empfehlenswert sind mageres Fleisch, Fisch, Hülsenfrüchte, Tofu und Eier.
d) Fette: Gesunde Fette können dazu beitragen, den Blutzuckerspiegel zu regulieren und das Risiko von Herzerkrankungen zu reduzieren. Empfehlenswert sind ungesättigte Fette wie Olivenöl, Nüsse, Samen und Avocado.
e) Vermeidung von zuckerhaltigen Getränken: Limonaden, Fruchtsäfte und andere zuckerhaltige Getränke können den Blutzuckerspiegel erhöhen. Es ist am besten, Wasser, ungesüßten Tee oder Kaffee zu trinken.
KÖRPERLICHE AKTIVITÄT
Körperliche Aktivität ist ein wichtiger Bestandteil der Behandlung von Diabetes Mellitus. Regelmäßige Bewegung hilft, den Blutzuckerspiegel zu kontrollieren, das Gewicht zu reduzieren und das Risiko von Komplikationen zu reduzieren.
Es wird empfohlen, mindestens 150 Minuten moderate körperliche Aktivität pro Woche durchzuführen, wie z.B. schnelles Gehen, Schwimmen oder Radfahren. Es ist auch wichtig, Muskelaufbauübungen durchzuführen, um die Muskeln zu stärken und den Stoffwechsel zu verbessern.
PATIENTENSCHULUNGEN
Die Patientenschulung bei Diabetes ist ein wichtiger Bestandteil der Behandlung und bezieht sich auf das Vermitteln von Wissen und Fähigkeiten an die Patientin oder den Patienten, um ihr oder ihm dabei zu helfen, ihre oder seine Erkrankung besser zu verstehen und zu bewältigen. Die Schulung kann in verschiedenen Formen und an verschiedenen Orten stattfinden, wie zum Beispiel im Krankenhaus, in einer Praxis oder in Gruppensitzungen.
Im Rahmen der Patientenschulung können folgende Themen behandelt werden:
DIABETES-GRUNDLAGEN
Hierbei geht es um das Verständnis der Erkrankung, inklusive der Ursachen, Symptome und möglichen Komplikationen. Patient:innen lernen auch, wie sie ihren Blutzucker messen und überwachen können.
ERNÄHRUNG
Eine gesunde Ernährung ist ein wichtiger Bestandteil der Diabetesbehandlung. In der Schulung lernen die Patient:innen, wie sie ihre Ernährung anpassen und kontrollieren können, um den Blutzuckerspiegel zu regulieren. Es werden beispielsweise Tipps zum Umgang mit Kohlenhydraten und Fett gegeben und auf die Bedeutung von Ballaststoffen und Proteinen hingewiesen.
BEWEGUNG
Regelmäßige Bewegung ist ein wichtiger Bestandteil der Diabetesbehandlung und kann helfen, den Blutzuckerspiegel zu regulieren. In der Schulung lernen die Patient:innen, welche Arten von körperlicher Aktivität für sie geeignet sind und wie sie ihre Aktivitäten sicher und effektiv gestalten können.
MEDIKAMENTE
Viele Menschen mit Diabetes müssen Medikamente einnehmen, um ihren Blutzuckerspiegel zu regulieren. In der Schulung lernen die Patient:innen, wie sie ihre Medikamente richtig einnehmen und welche möglichen Nebenwirkungen es gibt.
STRESSMANAGEMENT
Stress kann den Blutzuckerspiegel erhöhen, daher ist es wichtig, Stress effektiv zu bewältigen. In der Schulung lernen die Patient:innen, verschiedene Techniken wie beispielsweise Entspannungsübungen oder Meditation anzuwenden.
In Österreich gibt es verschiedene Angebote für Patientenschulungen bei Diabetes. Hier sind einige Beispiele:
● Schulungsprogramm “fit2work Diabetesschulung”: Dieses Programm richtet sich an Menschen mit Typ-2-Diabetes und umfasst fünf Module zu den Themen Ernährung, Bewegung, Blutzuckerselbstkontrolle, Therapiemöglichkeiten und Diabetes im Alltag. Die Schulung wird in Gruppen durchgeführt und von speziell ausgebildeten Diabetesberaterinnen und Diabetesberatern geleitet.
● Schulungsprogramm “Diabetes-Kompetenz-Zentrum NÖ”: Das Diabetes-Kompetenz-Zentrum Niederösterreich bietet verschiedene Schulungen an, darunter auch Einzelberatungen, Gruppen- und Intensivschulungen. Themen sind unter anderem Ernährung, Bewegung, Blutzuckerselbstkontrolle, Insulintherapie und Folgeerkrankungen.
● Schulungsprogramm “DiaEduCare”: Dieses Programm richtet sich an Menschen mit Typ-2-Diabetes und umfasst sechs Module zu den Themen Ernährung, Bewegung, Blutzuckerselbstkontrolle, Medikamentenmanagement, Blutdruck und Cholesterin sowie Diabetes und Psyche. Die Schulung wird in Gruppen oder auch online durchgeführt.
● Schulungsprogramm “Dialog DiaClinic”: Die Dialog DiaClinic bietet verschiedene Schulungen an, darunter auch individuelle Schulungen und Gruppenschulungen. Themen sind unter anderem Ernährung, Bewegung, Insulintherapie, Fußpflege und Schulungen für Kinder und Jugendliche mit Diabetes.
Das Therapie Aktiv Programm ist ein besonders strukturiertes und interdisziplinäres Programm für Patient:innen mit Typ-2-Diabetes in Österreich. Es wird von der Österreichischen Gesellschaft für Diabetes (ÖDG) in Zusammenarbeit mit der Österreichischen Diabetes Gesellschaft (ÖDG) angeboten und zielt darauf ab, die Lebensqualität von Patient:innen mit Diabetes zu verbessern, ihre Selbstmanagementfähigkeiten zu stärken und mögliche Diabetes-Komplikationen zu reduzieren.
Das Programm ist auf drei Säulen aufgebaut: individuelle Beratung, Schulung und Bewegung. Die individuelle Beratung umfasst die Analyse des individuellen Diabetes-Risikos, die Festlegung von Therapiezielen sowie die Anpassung der Diabetes-Therapie und der Lebensstilfaktoren. Die Schulung beinhaltet eine umfassende Ausbildung der Patiente:innen in Bezug auf Diabetes, wie z.B. Informationen zur Krankheit selbst, zur Ernährung, zum Selbstmanagement und zur Medikation. Die Bewegung ist ein wichtiger Bestandteil des Programms und wird individuell auf die Bedürfnisse jeder Patientin und jedes Patienten abgestimmt.
Das Programm besteht aus mehreren Einheiten, die über einen Zeitraum von etwa 6 Monaten angeboten werden. In diesen Einheiten werden die Teilnehmer:innen in Gruppen von bis zu 10 Personen von speziell ausgebildeten Diabetes-Expertinnen und -Experten betreut. Während des gesamten Programms werden die Patient:innen eng begleitet und haben regelmäßig Kontakt zu ihren Betreuer:innen.
Das Therapie Aktiv Programm richtet sich an Patient:innen mit Typ-2-Diabetes, die nicht insulinpflichtig sind und einen hohen Bedarf an Schulung und Beratung haben. Eine Teilnahme am Programm ist auf ärztliche Überweisung möglich.
Weitere Informationen zum Therapie Aktiv Programm in Österreich findet man auf der Website der Österreichischen Gesellschaft für Diabetes (ÖDG):https://www.oedg.at/therapie-aktiv-programm/
DIABETES-TAGEBUCH
Das Führen eines Diabetes-Tagebuchs ist ein wichtiges Instrument, um den Blutzuckerspiegel und andere relevante Faktoren im Zusammenhang mit Diabetes im Blick zu behalten. Dabei dient es dazu, Muster und Veränderungen im Blutzuckerspiegel und im Alltag der Patient:innen zu erkennen, um die Behandlung und Therapie bei Diabetes entsprechend anzupassen.
Eine regelmäßige Führung des Diabetes-Tagebuchs kann dabei helfen, dem behandelnden Arzt oder der Ärztin relevante Informationen über den Zustand der Patientin oder des Patienten zu liefern und die Therapieentscheidungen zu unterstützen. Insbesondere bei Patient:innen, die Insulin spritzen oder orale Antidiabetika einnehmen, ist das Führen eines Tagebuchs oft unverzichtbar.
Ein gutes Diabetes-Tagebuch sollte folgende Informationen enthalten:
● Datum und Uhrzeit: Es ist wichtig, den Tag und die Uhrzeit, zu der die Blutzuckermessungen durchgeführt wurden, zu notieren.
● Blutzuckerwerte: Die gemessenen Blutzuckerwerte sollten in das Tagebuch eingetragen werden. Dabei sollten sowohl der Nüchternblutzuckerwert als auch der Blutzuckerwert vor und nach den Mahlzeiten notiert werden.
● Mahlzeiten: Es sollte notiert werden, was gegessen und getrunken wurde. Besonders wichtig ist die Aufnahme von Kohlenhydraten, da diese den Blutzuckerspiegel stark beeinflussen können.
● Medikamente: Die Einnahme der Medikamente sollte eingetragen werden, inklusive der Uhrzeit.
● Bewegung: Es sollte notiert werden, wie viel und welche Art von Bewegung ausgeführt wurde.
● Besondere Ereignisse: Besondere Ereignisse oder Erlebnisse, die sich auf den Blutzuckerspiegel auswirken könnten, sollten ebenfalls festgehalten werden, wie z.B. Stress, Krankheit oder Schlafstörungen.
Ein Beispiel für ein Diabetes-Tagebuch in Österreich findet man beispielsweise auf der Website des Österreichischen Arbeitskreises für Diabetologie und Stoffwechselkrankheiten (ÖDG):https://www.oedg.at/images/Diabetes-Tagebuch_2017.pdf
Um ein Diabetes-Tagebuch korrekt zu führen, sollte man es regelmäßig und konsequent führen, am besten täglich. Wichtig ist es, das Tagebuch zum Arzttermin mitzubringen, sodass die Ärztin oder der Arzt die Informationen auswerten und die Behandlung gegebenenfalls anpassen kann.
IST DIABETES MELLITUS HEILBAR?
Diabetes Mellitus ist eine chronische Stoffwechselerkrankung, die weltweit Millionen von Menschen betrifft. Es gibt zwei Haupttypen von Diabetes: Typ 1 und Typ 2. Oft kommt nach der Diagnose die Frage auf, ob Diabetes eigentlich heilbar ist.
Typ-1-Diabetes ist eine Autoimmunerkrankung, bei der das Immunsystem die Insulinproduzierenden Zellen in der Bauchspeicheldrüse angreift und zerstört. Typ-2-Diabetes ist eine Erkrankung, bei der der Körper entweder nicht genug Insulin produziert oder das produzierte Insulin nicht effektiv nutzen kann.
KANN DIABETES GEHEILT WERDEN?
Die kurze Antwort auf die Frage, ob Diabetes geheilt werden kann, ist nein. Diabetes Mellitus ist eine chronische Erkrankung, die zwar durch eine gute Selbstkontrolle und Behandlung kontrolliert werden kann, aber bisher nicht geheilt werden kann. Typ-1-Diabetes ist nicht heilbar, da das Immunsystem weiterhin insulinproduzierende Zellen angreift und zerstört. Bei Typ-2-Diabetes kann eine Person aufgrund einer Änderung des Lebensstils, einer Gewichtsabnahme und der Einnahme von Medikamenten möglicherweise den Blutzucker unter Kontrolle halten, aber die zugrunde liegende Erkrankung bleibt bestehen.
SELBSTMANAGEMENT VON DIABETES
Diabetes kann durch eine gewisse Selbstkontrolle und Behandlung gut kontrolliert werden. Die Verwaltung von Diabetes erfordert eine Kombination aus regelmäßiger körperlicher Aktivität, gesunder Ernährung, Überwachung des Blutzuckerspiegels, Einnahme von Insulin oder anderen verschriebenen Medikamenten und Arztbesuchen.
Körperliche Aktivität ist ein wichtiger Bestandteil der Selbstkontrolle von Diabetes. Es kann helfen, den Blutzuckerspiegel zu senken, das Gewicht zu kontrollieren und das Risiko von Diabetes-Komplikationen wie Herz-Kreislauf-Erkrankungen und Nierenerkrankungen zu reduzieren. Regelmäßige Bewegung kann auch dazu beitragen, den Blutdruck und das Cholesterin zu senken und das allgemeine Wohlbefinden zu verbessern.
Eine gesunde Ernährung ist auch wichtig, um den Blutzuckerspiegel unter Kontrolle zu halten. Eine ausgewogene Ernährung mit viel Obst, Gemüse, Vollkornprodukten, magerem Protein und gesunden Fetten kann dazu beitragen, den Blutzuckerspiegel stabil zu halten und das Risiko von Diabetes-Komplikationen zu reduzieren.
ÜBERWACHUNG DES BLUTZUCKERSPIEGELS
Die Überwachung des Blutzuckerspiegels ist ein wichtiger Bestandteil der Selbstkontrolle von Diabetes. Es kann helfen, festzustellen, ob der Blutzucker zu hoch oder zu niedrig ist und welche Änderungen in der Behandlung erforderlich sind. Es gibt verschiedene Möglichkeiten, den Blutzuckerspiegel zu messen, darunter Blutzuckermessgeräte, die regelmäßige Blutzuckerwerte zu Hause oder im Büro messen.
MEDIKAMENTÖSE BEHANDLUNG
Für Personen mit Typ-1-Diabetes ist die medikamentöse Behandlung mit Insulin erforderlich, um den Blutzucker zu regulieren. Menschen mit Typ-2-Diabetes können ebenfalls Medikamente benötigen, um den Blutzucker zu kontrollieren. Die Art der Medikamente hängt von der Schwere der Erkrankung und anderen Faktoren ab. Einige häufig verschriebene Medikamente zur Behandlung von Typ-2-Diabetes umfassen Metformin, Sulfonylharnstoffe und GLP-1-Agonisten.
DIABETES-KOMPLIKATIONEN
Unbehandelter Diabetes kann zu einer Vielzahl von Komplikationen führen. Diabetes erhöht das Risiko von Herzerkrankungen, Schlaganfall, Nierenerkrankungen, Augenproblemen, Nervenschäden und Hautproblemen. Durch eine gute Selbstkontrolle und Behandlung kann das Risiko von Diabetes-Komplikationen reduziert werden.
DIABETESFORSCHUNG
Die Forschung zur Diabetesbehandlung und -prävention ist ein aktives Forschungsfeld. Es gibt verschiedene Forschungsansätze zur Behandlung von Diabetes, darunter Stammzelltherapie, Immuntherapie und Gentherapie. Es wurden auch Fortschritte bei der Entwicklung von künstlichen Pankreas gemacht, die eine kontinuierliche Insulinzufuhr ermöglichen und den Blutzuckerspiegel besser kontrollieren können als herkömmliche Insulininjektionen.
WELCHE KOMPLIKATIONEN SIND BEI DIABETES MELLITUS ERKRANKTEN MÖGLICH?
Unbehandelter Diabetes kann schwerwiegende Komplikationen verursachen, die verschiedene Bereiche des Körpers betreffen können. Neben kurzfristigen Komplikationen wie Hypoglykämie und Hyperglykämie können langfristige Komplikationen wie Herzkrankheiten, Nierenerkrankungen, Augenprobleme, Neuropathie, Fußprobleme und Infektion auftreten.
ALLGEMEINE KOMPLIKATIONEN BEI DIABETES
Diabetes kann eine Reihe von Komplikationen verursachen, die sowohl kurzfristige als auch langfristige Auswirkungen auf den Körper haben können. Zu den allgemeinen Komplikationen bei Diabetes zählen:
HYPOGLYKÄMIE
Eine Hypoglykämie tritt auf, wenn der Blutzuckerspiegel zu niedrig wird. Symptome einer Hypoglykämie können Zittern, Schwitzen, Verwirrtheit, Herzklopfen, Ohnmacht oder Anfälle sein. Eine Hypoglykämie kann bei Menschen mit Diabetes auftreten, die Insulin oder andere Medikamente einnehmen, die den Blutzucker senken. Eine schnelle Reaktion auf eine Hypoglykämie kann dazu beitragen, dass ernsthafte Folgen vermieden werden.
HYPERGLYKÄMIE
Hyperglykämie tritt auf, wenn der Blutzuckerspiegel zu hoch ist. Langfristig kann Hyperglykämie zu Komplikationen wie Schäden an Blutgefäßen, Nerven und Organen führen. Symptome einer Hyperglykämie können Durst, häufiges Wasserlassen, Müdigkeit, verschwommenes Sehen oder schlechte Wundheilung sein.
DIABETISCHE KETOAZIDOSE (DKA)
DKA tritt auf, wenn der Körper aufgrund eines Mangels an Insulin Fett zur Energiegewinnung abbaut und dabei Ketonkörper produziert. Ketonkörper sind Säuren, die den pH-Wert des Blutes verändern und zu einer lebensbedrohlichen Situation führen können. DKA ist ein medizinischer Notfall und erfordert eine sofortige medizinische Behandlung.
HYPEROSMOLARES HYPERGLYKÄMISCHES SYNDROM (HHS)
HHS tritt bei Menschen mit Typ-2-Diabetes auf und entsteht, wenn der Blutzuckerspiegel sehr hoch ist und der Körper versucht, den Zucker über den Urin auszuscheiden. HHS ist ein medizinischer Notfall, der zu Dehydratation, Nierenversagen, Bewusstlosigkeit und sogar zum Tod führen kann.
LANGFRISTIGE KOMPLIKATIONEN BEI DIABETES
Langfristige Komplikationen bei Diabetes können Monate oder Jahre dauern, bevor sie sich bemerkbar machen. Unbehandelter Diabetes erhöht das Risiko für langfristige Komplikationen. Die häufigsten langfristigen Komplikationen bei Diabetes sind:
HERZKRANKHEITEN
Menschen mit Diabetes haben ein höheres Risiko für Herzerkrankungen wie Herzanfälle, Schlaganfälle und periphere Gefäßerkrankungen. Diese Risiken erhöhen sich bei unkontrolliertem Blutzucker, Bluthochdruck und hohen Cholesterinwerten. Diabetes kann dazu führen, dass sich die Blutgefäße verengen und verhärten, was den Blutfluss einschränkt und das Risiko von Blutgerinnseln erhöht. Eine gute Blutzuckerkontrolle, regelmäßige körperliche Aktivität und eine gesunde Ernährung können helfen, das Risiko von Herzerkrankungen zu reduzieren.
NIERENERKRANKUNGEN
Diabetes kann die Nieren schädigen und zu Nierenversagen führen. Schätzungen zufolge haben etwa ein Drittel der Menschen mit Diabetes eine Nierenerkrankung. Die Schäden an den Nieren entwickeln sich langsam über mehrere Jahre und sind oft erst spät erkennbar. Eine frühzeitige Erkennung und Behandlung von Nierenproblemen bei Diabetes ist wichtig, um das Fortschreiten der Erkrankung zu verlangsamen.
SCHÄDIGUNG DER AUGEN
Diabetes kann die Blutgefäße im Auge schädigen und die Netzhaut beeinträchtigen. Dies wird als diabetische Retinopathie bezeichnet. Es kann zu verschwommenem Sehen, Sehverlust und sogar Erblindung führen. Menschen mit Diabetes sollten regelmäßig Augenuntersuchungen durchführen lassen, um Probleme frühzeitig zu erkennen und behandeln zu können.
NEUROPATHIE
Neuropathie tritt auf, wenn Diabetes die Nerven schädigt. Es kann zu Taubheitsgefühlen, Kribbeln, Schmerzen oder Schwäche in den Händen und Füßen führen. Dies kann zu Fußproblemen und erhöhtem Risiko für Fußgeschwüre und Infektionen führen. Kontrolle des Blutzuckerspiegels und regelmäßige Kontrollen können helfen, Neuropathie zu verhindern oder das Fortschreiten der Erkrankung zu verlangsamen.
FUSSPROBLEM
Diabetes kann die Durchblutung in den Füßen beeinträchtigen und die Heilung von Wunden erschweren. Dies kann zu schweren Infektionen oder sogar zur Amputation führen. Regelmäßige Fußuntersuchungen und gute Fußpflege können dazu beitragen, Probleme frühzeitig zu erkennen und zu behandeln.
INFEKTIONEN
Menschen mit Diabetes haben ein höheres Risiko für Infektionen, insbesondere Harnwegsinfektionen und Hautinfektionen.
WIE KANN DIABETES MELLITUS VORGEBEUGT WERDEN?
Die Prävention von Diabetes Mellitus ist von entscheidender Bedeutung, um das Risiko von Komplikationen zu reduzieren. Hier sind einige Schritte, die man ergreifen kann, um das Risiko von Diabetes Mellitus zu verringern:
GESUNDE ERNÄHRUNG
Eine gesunde Ernährung ist einer der wichtigsten Faktoren, um Diabetes Mellitus zu verhindern. Eine ausgewogene Ernährung, die reich an Ballaststoffen, Vollkornprodukten, Obst und Gemüse ist, kann helfen, das Risiko von Typ-2-Diabetes zu reduzieren. Eine Studie hat gezeigt, dass eine ballaststoffreiche Ernährung das Risiko von Diabetes um 18% reduziert. Verarbeitete Lebensmittel, zuckerhaltige Getränke und Fastfood sollten dagegen gemieden werden, um das Risiko von Diabetes zu reduzieren.
KÖRPERLICHE AKTIVITÄT
Regelmäßige körperliche Aktivität ist ein weiterer wichtiger Faktor, um das Risiko von Diabetes Mellitus zu reduzieren. Eine Studie hat gezeigt, dass Menschen, die regelmäßig körperlich aktiv sind, ein geringeres Risiko haben, an Diabetes zu erkranken. Eine halbe Stunde moderates Training pro Tag, wie Spazierengehen, Schwimmen oder Radfahren, kann helfen, das Risiko von Diabetes zu reduzieren.
GEWICHTSMANAGEMENT
Übergewicht und Fettleibigkeit erhöhen das Risiko von Diabetes Mellitus. Eine Studie hat gezeigt, dass jedes zusätzliche Kilo Körpergewicht das Risiko von Diabetes um 4,5% erhöht. Eine Kombination aus gesunder Ernährung und körperlicher Aktivität kann helfen, das Gewicht zu kontrollieren und das Risiko von Diabetes Mellitus zu reduzieren.
NICHTRAUCHEN
Rauchen ist ein weiterer wichtiger Faktor, der das Risiko von Diabetes Mellitus erhöht. Eine Studie hat gezeigt, dass Raucher:innen ein höheres Risiko haben, an Typ-2-Diabetes zu erkranken, als Nichtraucher. Das Rauchen erhöht den Blutzucker und erhöht das Risiko von Komplikationen bei Menschen mit Diabetes.
REGELMÄSSIGE GESUNDHEITSUNTERSUCHUNGE
Regelmäßige Gesundheitsuntersuchungen sind wichtig, um Diabetes Mellitus frühzeitig zu erkennen und zu behandeln. Menschen, die ein erhöhtes Risiko für Diabetes haben, sollten regelmäßig Blutzuckertests durchführen lassen. Eine frühzeitige Diagnose und Behandlung von Diabetes kann helfen, Komplikationen zu vermeiden.
WELCHEN EINFLUSS KANN DIABETES MELLITUS AUF DIE PFLEGEBEDÜRFTIGKEIT HABEN?
Während die meisten Menschen mit Diabetes ihre Krankheit gut managen und ein hohes Maß an Unabhängigkeit aufrechterhalten können, können einige Personen mit schweren oder schlecht kontrollierten Diabetes eine höhere Wahrscheinlichkeit haben, pflegebedürftig zu werden.
WIE DIABETES DIE PFLEGEBEDÜRFTIGKEIT BEEINFLUSST
Diabetes kann sich auf viele Aspekte des täglichen Lebens auswirken und zu einer erhöhten Pflegebedürftigkeit führen. Hier sind einige Möglichkeiten, wie Diabetes die Pflegebedürftigkeit beeinflussen kann:
Diabetesbedingte Komplikationen
Menschen mit Diabetes haben ein höheres Risiko für bestimmte Komplikationen, wie beispielsweise Neuropathie (Nervenschädigung), Retinopathie (Augenschädigung), Nephropathie (Nierenschädigung) und Kardiovaskuläre Erkrankungen. Diese Komplikationen können dazu führen, dass Menschen mit Diabetes in ihrem täglichen Leben eingeschränkt sind und zusätzliche Unterstützung benötigen.
Hypoglykämie
Menschen mit Diabetes müssen ihre Blutzuckerwerte sorgfältig überwachen und regelmäßig Insulin oder andere Medikamente einnehmen, um den Blutzucker zu kontrollieren. Wenn jedoch zu viel Insulin eingenommen wird oder eine Mahlzeit ausgelassen wird, kann es zu einer Unterzuckerung (Hypoglykämie) kommen. Hypoglykämie kann zu Verwirrung, Desorientierung, Bewusstlosigkeit und anderen Symptomen führen, die eine schnelle medizinische Intervention erfordern können. In schweren Fällen kann Hypoglykämie zu einem Krankenhausaufenthalt führen und die Pflegebedürftigkeit erhöhen.
Einschränkungen bei der Mobilität
Eine schlecht kontrollierte Diabetes kann zu Nerven- und Gefäßschäden führen, die die Mobilität beeinträchtigen können. Menschen mit Diabetes können auch ein erhöhtes Risiko für Fußinfektionen und Geschwüre haben, die die Beweglichkeit einschränken können. Einschränkungen bei der Mobilität können dazu führen, dass Menschen auf Hilfe bei alltäglichen Aufgaben wie Ankleiden, Baden und Gehen angewiesen sind.
Depression und Angst
Es ist nicht ungewöhnlich, dass Menschen mit Diabetes Depressionen oder Angstzustände entwickeln. Diabetes kann eine große Belastung sein und zu einem Gefühl der Überforderung und Isolation führen. Menschen mit Depressionen oder Angstzuständen können Schwierigkeiten haben, tägliche Aufgaben auszuführen und auf die Hilfe anderer angewiesen sein.
KANN MAN DIABETES HABEN, OHNE ES ZU MERKEN?
Einige Menschen mit Diabetes können keine Symptome haben oder sie sind so mild, dass sie sie nicht bemerken. Dies ist besonders häufig bei Menschen mit Typ-2-Diabetes, da die Symptome normalerweise langsam und schleichend auftreten. Bei Typ-1-Diabetes hingegen können die Symptome schnell und plötzlich auftreten und zu einem diabetischen Koma führen, wenn sie nicht schnell behandelt werden.
Es ist auch möglich, dass Menschen mit Diabetes nur milde Symptome haben, die nicht als solche erkannt werden. Eine Studie aus dem Jahr 2018 ergab, dass etwa 6 Millionen Amerikaner:innen Diabetes haben, ohne es zu wissen. Dies ist besorgniserregend, da Diabetes unbehandelt zu schwerwiegenden Komplikationen wie Herzerkrankungen, Schlaganfall, Nierenversagen, Netzhautschäden und Amputationen führen kann. Es ist daher äußerst wichtig, Diabetes so früh wie möglich zu erkennen und zu behandeln.
Es gibt verschiedene Methoden zur Diagnose von Diabetes. Der am häufigsten verwendete Test ist der Nüchternblutzuckertest. Dabei wird der Blutzuckerspiegel nach einer 8- bis 12-stündigen Fastenperiode gemessen. Ein Nüchternblutzuckerspiegel von 126 mg/dL oder höher weist auf Diabetes hin. Ein weiterer Test ist der orale Glukosetoleranztest (OGTT). Hierbei wird zunächst ein Nüchternblutzuckertest durchgeführt und dann eine Glukoselösung getrunken. Zwei Stunden später wird erneut der Blutzuckerspiegel gemessen. Wenn der Blutzuckerspiegel 200 mg/dL oder höher beträgt, wird dies als Diabetes diagnostiziert.
Es gibt auch alternative Methoden zur Diagnose von Diabetes, wie zum Beispiel der HbA1c-Test. Dieser Test misst den durchschnittlichen Blutzuckerspiegel über einen Zeitraum von 2-3 Monaten. Ein HbA1c-Wert von 6,5% oder höher weist auf Diabetes hin. Diese Tests können bei Menschen mit Diabetes eingesetzt werden, die nicht nüchtern sind oder bei denen eine Blutzuckermessung aufgrund anderer Faktoren schwierig ist.
WER ÜBERNIMMT DIE KOSTEN FÜR DIABETES MELLITUS?
Diabetes Mellitus ist eine der häufigsten chronischen Erkrankungen in Österreich. Laut der Österreichischen Diabetes Gesellschaft (ÖDG) sind etwa 700.000 Österreicher von Diabetes betroffen, was etwa 8,3% der Gesamtbevölkerung entspricht. Die Kosten, die mit dieser Erkrankung verbunden sind, können sehr hoch sein, insbesondere wenn Komplikationen auftreten.
Grundsätzlich gibt es drei Hauptakteure, die sich an den Kosten beteiligen: die Patient:innen selbst, die Sozialversicherung und der Staat.
Die Patient:innen selbst tragen in der Regel einen Teil der Kosten, insbesondere wenn sie nicht über eine private Zusatzversicherung verfügen. Beispiele für Ausgaben, die von den Patient:innen selbst getragen werden müssen, sind die Kosten für Blutzuckermessgeräte, Teststreifen, Insulin und andere Medikamente. Darüber hinaus können auch indirekte Kosten, wie beispielsweise die Kosten für Reisen zur Ärztin oder zum Arzt oder für Ernährungsumstellungen, anfallen.
Die Sozialversicherung ist ein weiterer wichtiger Akteur, der sich an den Kosten beteiligt. In Österreich gibt es neun verschiedene Sozialversicherungsträger, die alle ihre eigenen Regeln und Richtlinien in Bezug auf Diabetes Mellitus haben. Im Allgemeinen werden jedoch die meisten Kosten im Zusammenhang mit der Behandlung von Diabetes von den Sozialversicherungsträgern übernommen. Dazu gehören unter anderem die Kosten für Insulin, Medikamente, Diabetikerbedarf, wie beispielsweise Blutzuckermessgeräte und Teststreifen, sowie für Arzt- und Krankenhausbesuche. Die genauen Leistungen und Erstattungssätze können jedoch je nach Sozialversicherungsträger unterschiedlich sein.
Der Staat kann ebenfalls eine Rolle bei der Finanzierung der Kosten für Diabetes Mellitus spielen. In Österreich werden verschiedene Maßnahmen ergriffen, um die Auswirkungen von Diabetes auf die Gesellschaft zu minimieren. Ein Beispiel ist das österreichische Diabetes-Programm, das darauf abzielt, die Prävention und Behandlung von Diabetes zu verbessern und die Versorgung von Patient:innen mit Diabetes zu optimieren. Darüber hinaus gibt es verschiedene Förderungen, die für die Unterstützung von Menschen mit Diabetes bereitgestellt werden, wie zum Beispiel für die Finanzierung von Schulungen oder für die Bereitstellung von barrierefreien Arbeitsplätzen.
Neben den genannten Akteuren gibt es auch verschiedene gemeinnützige Organisationen, die sich für die Verbesserung der Versorgung von Menschen mit Diabetes in Österreich einsetzen. Ein Beispiel ist die Österreichische Diabetes Gesellschaft (ÖDG), die sich für die Interessen von Menschen mit Diabetes in Österreich einsetzt und Bildungs- und Aufklärungsarbeit leistet. Die Organisation bietet auch Schulungen und Beratungen für Patient:innen und deren Angehörige an.